- Autor Jason Gerald gerald@how-what-advice.com.
- Public 2024-01-19 22:13.
- Última modificação 2025-01-23 12:43.
Um fígado danificado produz novo tecido para se curar, mas um fígado cirrótico não consegue se recuperar adequadamente porque seu tecido começa a ser substituído por fibras conectivas, então sua estrutura muda. A cirrose em estágio inicial pode ser tratada com tratamento da causa subjacente, mas a cirrose em estágio avançado geralmente é incurável e requer um transplante de fígado. Se não for tratada, a cirrose pode causar insuficiência hepática e / ou câncer. Reconhecer os sinais de cirrose pode ajudá-lo a detectar a doença em seus estágios iniciais, que podem ser tratados.
Etapa
Método 1 de 4: Compreendendo os fatores de risco

Etapa 1. Pense na quantidade de álcool que você ingere
O álcool danifica o fígado ao bloquear sua capacidade de processar carboidratos, gorduras e proteínas. Quando essas substâncias atingem níveis prejudiciais, o corpo pode reagir com uma inflamação reativa que leva à hepatite, fibrose e cirrose. No entanto, o consumo excessivo de álcool não é a única causa de doença hepática. Apenas 1 em 5 bebedores pesados desenvolve hepatite alcoólica e 1 em 5 pessoas desenvolve cirrose.
- Os homens são considerados "bebedores pesados" se consumirem mais de 15 doses por semana. As mulheres são consideradas "bebedoras pesadas" se consumirem 8 ou mais porções de bebidas por semana.
- Você ainda pode ter cirrose depois de parar de beber. No entanto, a abstinência de álcool ainda é recomendada para todas as pessoas com cirrose. Esta etapa ajudará no tratamento e no processo de cura, independentemente do estágio da cirrose.
- Embora a cirrose seja mais comum em homens, a cirrose em mulheres tem maior probabilidade de resultar do alcoolismo.

Etapa 2. Faça o teste de hepatite B e C
A inflamação e a lesão crônica do fígado causadas por esses dois vírus podem progredir para cirrose em décadas.
- Os fatores de risco para hepatite B incluem sexo desprotegido, transfusões de sangue e injeções com agulhas contaminadas. Esses casos são menos comuns nos Estados Unidos e em outros países desenvolvidos porque seus sistemas de vacinação são bons.
- Os fatores de risco para hepatite C incluem infecção de agulhas a medicamentos, transfusões de sangue e piercings e tatuagens.
- A cirrose por hepatite C é a razão predominante para o transplante de fígado.
Etapa 3. Estude a correlação entre cirrose e diabetes
15-30% das pessoas com cirrose desenvolvem sua condição de diabetes em síndrome de "esteatohepatite não alcoólica" (NASH). O diabetes também é comum em pessoas com hepatite C - que é uma causa comum de cirrose - principalmente devido à diminuição da função pancreática.
- Outra causa de cirrose frequentemente associada ao diabetes é a hemocromatose.
- Esta condição é caracterizada por depósitos de ferro na pele, coração, articulações e pâncreas. Seu acúmulo no pâncreas causa diabetes.

Etapa 4. Considere seu peso corporal atual
A obesidade apresenta muitos riscos à saúde, desde diabetes tipo 2 e doenças cardíacas até artrite e derrame. No entanto, o excesso de gordura no fígado causa inflamação e danos que podem evoluir para a condição NASH.
- Para determinar se o seu peso corporal está dentro de uma faixa saudável, use uma calculadora online de índice de massa corporal (IMC).
- O cálculo do IMC leva em consideração a idade, altura, sexo e peso corporal.

Etapa 5. Conheça o seu risco de doenças autoimunes e cardíacas
Se você tiver uma doença autoimune, como doença inflamatória do intestino, artrite reumatóide ou tireoide, tome cuidado. Embora todas essas doenças não contribuam diretamente para a cirrose, o risco de complicações decorrentes de distúrbios médicos aumenta, o que pode levar à cirrose. A doença cardíaca é um fator de risco para a doença NASH, que pode levar à cirrose. Além disso, a doença cardíaca do lado direito pode causar noz-moscada hepática e cirrose cardíaca.

Etapa 6. Verifique a história da família
Alguns tipos de doença hepática que podem causar cirrose têm um padrão genético hereditário. Observe o histórico médico da família para doenças que representam um alto risco de cirrose:
- Hemossiderose hereditária
- Doença de wilson
- Deficiência de alfa-1 antitripsina (AAT)
Método 2 de 4: reconhecendo os sintomas e sinais

Etapa 1. Reconhecer os sintomas da cirrose
Se você sentir isso, consulte um médico imediatamente. Ele ou ela pode fornecer um diagnóstico profissional e iniciar imediatamente o processo de tratamento. Se você está tentando descobrir se outra pessoa tem cirrose, leve-a para uma avaliação, pois ela pode apresentar sintomas sutis. Esses sintomas incluem:
- Fadiga
- Fácil hematoma ou sangramento
- Edema de baixo grau (inchaço)
- Pele e olhos amarelos (icterícia)
- Febre
- Diminuição do apetite ou peso corporal
- Náusea
- Diarréia
- Coceira intensa (prurido)
- Circunferência abdominal aumentada
- Confusão
- Distúrbios de sono
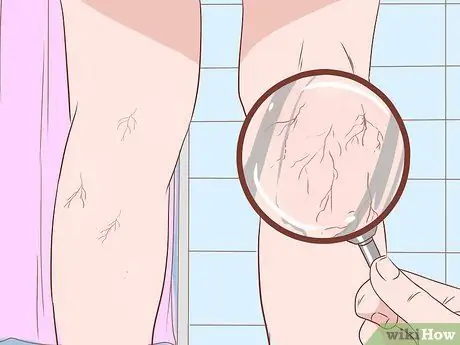
Etapa 2. Verifique a condição das vasinhos
Os termos técnicos são angioma de aranha, nevos de aranha ou telangiectasias de aranha. As veias em aranha são coleções anormais de veias que surgem de veias centrais lesadas. As veias em aranha geralmente ocorrem no tronco, rosto e braços.
- Para verificar, pressione o vidro sobre o conjunto de veias que você suspeita.
- O ponto vermelho no centro desses aglomerados parecerá latejar - ficando vermelho à medida que o sangue entra e empalidecendo à medida que o sangue entra em veias menores.
- Angiomas de aranha grande em números altos o suficiente são um sinal de cirrose mais grave.
- No entanto, essa condição também ocorre com frequência em mulheres grávidas ou pessoas desnutridas. Às vezes, pessoas saudáveis também podem ter.

Etapa 3. Observe a vermelhidão das palmas das mãos
O eritema palmar se parece com pontos vermelhos nas palmas e é causado por alterações no metabolismo do hormônio sexual. O eritema palmar geralmente afeta a margem externa da palma ao longo do polegar e do dedo mínimo, e não afeta o centro.
Algumas causas de eritema palmar incluem gravidez, artrite reumatóide, hipertireoidismo e problemas sanguíneos
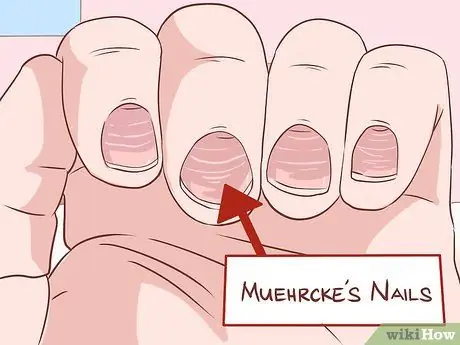
Etapa 4. Verifique se há alterações nas unhas
A doença hepática geralmente afeta a pele, mas você pode obter informações adicionais úteis observando suas unhas. A síndrome de Muehrcke ocorre quando há listras horizontais claras no leito ungueal. Isso é resultado da falta de produção de albumina, que vem do fígado. Pressionar as unhas com essa síndrome fará com que as linhas desapareçam e reapareçam rapidamente.
- A unha Terry é uma condição em que os dois terços da lâmina ungueal mais próximos do punho aparecem brancos. O terço restante da parte próxima às pontas dos dedos é vermelho. Esta condição também é causada por albumina baixa.
- O baqueteamento digital é um estado de arredondamento / alargamento do leito ungueal e das pontas dos dedos. Quando essa condição é grave, seus dedos se parecem com a parte inferior de uma coxa de frango, daí o termo "dedos de coxa". Isso é mais comum na cirrose biliar.
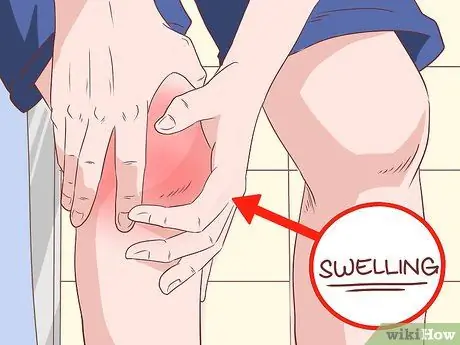
Etapa 5. Examine as articulações dos ossos longos para ver se há inchaço
Se você notar inchaço recorrente nos joelhos ou tornozelos, isso pode ser um sinal de "osteoartropatia hipertrófica" (OAH). As articulações dos dedos e dos ombros também podem desenvolver artrite. Isso é o resultado da inflamação crônica do tecido conjuntivo que envolve o osso, por isso pode ser muito doloroso.
Esteja ciente de que a causa mais comum de OAH é o câncer de pulmão, portanto, isso não deve ser levado em consideração
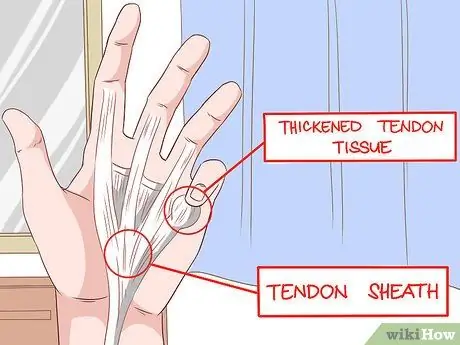
Etapa 6. Encontre o raio curvo
A "contratura de Dupuytren" é um espessamento e encurtamento da fáscia palmar - o tecido que conecta as várias partes da palma. Essa situação causa problemas com a flexibilidade do dedo, de modo que o dedo se curvará permanentemente. Os dedos que mais sofrem são o anular e o mínimo, e geralmente ficam doloridos, com coceira ou com coceira. Os pacientes terão dificuldade em segurar objetos, porque essa condição afeta a força de preensão.
- A contratura de Dupuytren é comum na cirrose induzida pelo álcool, sendo responsável por 1/3 de todos os casos.
- No entanto, você também pode encontrá-lo em fumantes, usuários de álcool que não têm cirrose, trabalhadores que usam as mãos em movimentos repetitivos e pessoas com diabetes mellitus e doença de Peyronie.
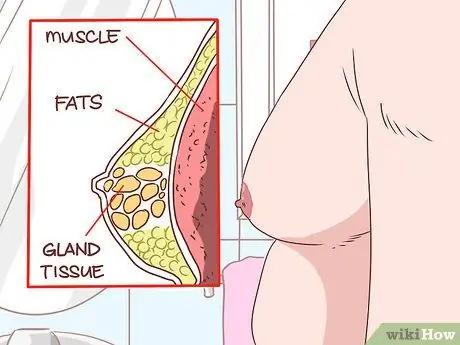
Etapa 7. Encontre uma massa significativa no peito do homem
Ginecomastia é o crescimento de tecido glandular no tórax masculino que se estende desde o mamilo. Isso resulta em um aumento do hormônio estradiol e ocorre em 2/3 de todos os casos de cirrose. A ginecomastia pode se parecer com a pseudoginecomastia, que ocorre devido à gordura em vez do crescimento glandular.
- Para saber a diferença, deite-se de costas e coloque o polegar e o indicador em cada lado do peito.
- Pressione até que os dois baús se juntem. Você deve procurar uma sensação de tecido concentrado com uma textura emborrachada logo abaixo da área do mamilo.
- Se você sentir isso, significa que você tem ginecomastia. Caso contrário, você tem pseudoginecomastia.
- Outras anormalidades de massa, como câncer, geralmente ocorrem separadamente (não centralizadas ao redor do mamilo).

Etapa 8. Observe os sintomas de hipogonadismo nos homens
Homens com problemas hepáticos crônicos, como cirrose, podem sofrer de diminuição dos níveis de produção de testosterona. Os sintomas de hipogonadismo incluem impotência, infertilidade, perda do desejo sexual e encolhimento dos testículos. Lesões nos testículos ou problemas no hipotálamo ou na glândula pituitária também podem ser os gatilhos.
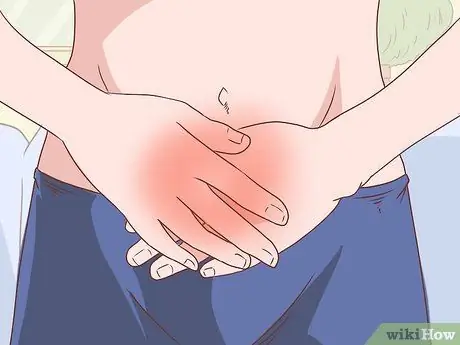
Etapa 9. Observe se há dor e inchaço no abdômen
Ambos os sintomas podem ser um sinal de ascite, que é um acúmulo de líquido na cavidade peritoneal (abdominal). Se houver acúmulo de líquido suficiente, você poderá ter dificuldade para respirar.
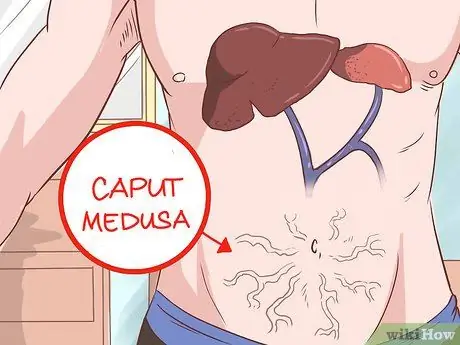
Etapa 10. Examine o abdômen em busca de veias visíveis
Caput medusa é uma condição em que a veia umbilical se abre, permitindo que o sangue retorne ao sistema venoso portal. Esse sangue retorna para a veia umbilical, de onde flui para as veias da parede abdominal. Isso faz com que as veias sejam facilmente visíveis no abdômen. Este estado é denominado caput medusa, porque representa a cabeça (caput) da Medusa, a deusa da mitologia grega.

Etapa 11. Experimente cheirar seu hálito para detectar um cheiro desagradável
Denota "fetor hepaticus" e é causado por alguns casos de hipertensão grave causando a caput medusa, bem como o estado de Cruveilhier-Baumgarten. Este aroma é produzido pela quantidade de sulfeto de dimetila resultante da hipertensão.
O som da síndrome de Cruveilhier-Baumgarten será mais baixo conforme o médico aplaina os vasos sanguíneos ao aplicar pressão na pele acima do umbigo

Etapa 12. Observe os olhos e a pele amarelos
A icterícia é uma condição que causa uma descoloração amarelada devido ao aumento da bilirrubina, quando o fígado não consegue processá-la com eficácia. As membranas mucosas também podem ficar amarelas e a urina escurecerá.
A pele amarela também é causada pelo consumo excessivo de caroteno por meio de cenouras. No entanto, a cenoura não amarelará o branco dos olhos como a icterícia

Etapa 13. Examine a mão para ver se há asterixia
Peça à pessoa que você acha que tem cirrose que estique os braços totalmente à frente do corpo, com as palmas das mãos voltadas para baixo. As mãos da pessoa se moverão e “baterão” em volta do pulso como as asas de um pássaro.
A asterixis também ocorre em pacientes com uremia e insuficiência cardíaca crônica
Método 3 de 4: Solicite um Diagnóstico Médico Especializado
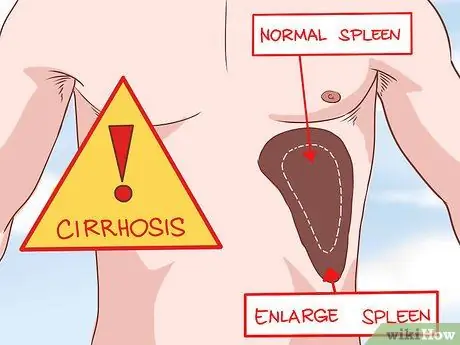
Etapa 1. Peça ao seu médico para verificar se há alterações no tamanho do seu fígado ou baço
Quando investigado, o fígado cirrótico fica áspero e inchado. A esplenomegalia (baço dilatado) é causada por pressão alta, que resulta na compressão do baço. Ambas as condições são sintomas de cirrose.

Etapa 2. Peça ao médico para examinar o som de gemido de Cruveilhier-Baumgarten
A maioria dos médicos de clínica geral não examina esta condição, que envolve zumbido nas veias. Esse zumbido pode ser ouvido por meio de um estetoscópio na região epigástrica (média superior) do abdome. Como a caput medusa, também pode ser causada por uma condição na qual os diferentes sistemas venosos do corpo se conectam - especialmente quando as pressões são altas.
O médico fará a manobra de Valsalva - técnica de exame que aumenta a pressão no abdômen. Essa técnica permite que ele ouça o som com mais clareza, se houver
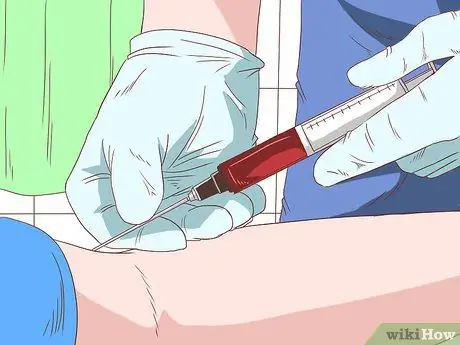
Etapa 3. Permita que o médico faça um exame de sangue para cirrose
Ele ou ela pode tirar sangue e fazer testes de laboratório para diagnosticar a cirrose. Esses testes podem incluir:
- Um exame de sangue abrangente para anemia pode contar células de leucopenia e neutropenia e detectar a situação de trombocitopenia comum em pessoas com cirrose, entre outras coisas.
- Faça um teste para medir o nível da enzima aminotransferase, que pode indicar cirrose alcoólica. A cirrose alcoólica geralmente tem uma razão AST / ALT maior que 2.
- Meça a bilirrubina total para comparar com um nível basal saudável. Os resultados podem ser normais nos estágios iniciais da cirrose, mas tendem a aumentar à medida que a cirrose progride. Esteja ciente de que a bilirrubina elevada é um sinal de mau prognóstico na cirrose biliar primária.
- Meça o nível de albumina. O fígado com cirrose e disfunção pode não ser capaz de produzir albumina. No entanto, essa condição também ocorre com frequência em pacientes com insuficiência cardíaca crônica, pacientes com síndrome nefrótica, desnutrição e várias outras doenças intestinais.
- Outros testes incluem fosfatase alcalina, gama-glutamil transpeptidase (GGT), tempo de protrombina, globulinas, sódio sérico e hiponatremia.
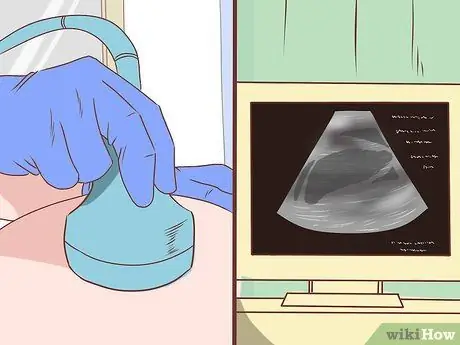
Etapa 4. Peça ao seu médico para fazer um estudo de imagem comparativo para ajudar a identificar a cirrose
No entanto, este estudo é mais útil para detectar complicações da cirrose, como ascite.
- O método de exame com ultrassom não é invasivo e está disponível em vários locais. A cirrose hepática pode parecer pequena e inchada. O hemisfério direito do fígado também pode ser esvaziado enquanto o esquerdo é aumentado. Os nódulos hepáticos observados na ultrassonografia podem ou não ser prejudiciais e exigir uma biópsia. A ultrassonografia também pode detectar o diâmetro da veia porta ou a presença de veias colaterais indicando hipertensão portal.
- A tomografia computadorizada não é realizada rotineiramente na cirrose, pois a informação gerada é a mesma do método ultrassonográfico. Além disso, é necessária a exposição à radiação e ao contraste. Procure opiniões adicionais e razões pelas quais seu médico recomenda este processo.
- O uso da ressonância magnética é limitado por motivos de custo e intolerância do paciente, pois o processo pode ser demorado e desconfortável. A baixa intensidade de sinal nas imagens ponderadas em T1 indica a presença de sobrecarga de ferro devido à hemocromatose hereditária.
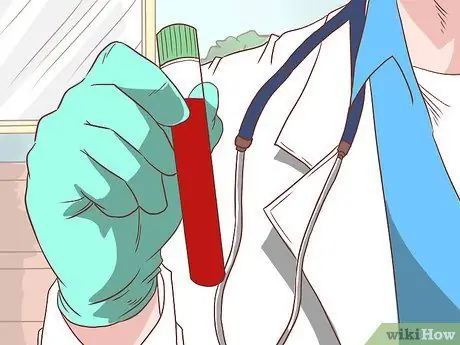
Etapa 5. Faça uma biópsia diagnóstica definitiva
Os sintomas, sinais e exames de sangue são bons métodos para confirmar a suspeita de cirrose. No entanto, a única maneira de saber se seu fígado tem cirrose é pedir ao médico que o examine para fazer uma biópsia. Depois de processar e examinar a amostra de fígado ao microscópio, o médico pode determinar se o paciente tem cirrose ou não.
Método 4 de 4: Submetendo-se a tratamento para cirrose

Etapa 1. Peça orientações à equipe médica
Os casos leves a moderados de cirrose são tratados ambulatorialmente, com algumas exceções. Se o paciente apresentar sangramento gastrointestinal importante, infecção grave com sepse, insuficiência renal ou distúrbio mental, ele deve ser hospitalizado.
- Seu médico pode pedir-lhe para ficar longe de álcool, narcóticos e drogas se você tiver intoxicação hepática. Ele irá avaliá-lo com base nas condições pessoais. Algumas ervas, como kava e visco, também podem causar mais danos ao fígado. Discuta com seu médico todos os tratamentos à base de ervas / alternativos que você está realizando no momento.
- Os médicos fornecerão imunizações contra a doença pneumocócica, gripe e hepatite A e B.
- O médico também executará o protocolo NASH para você. Você será feito um plano para perda de peso, exercícios e controle ideal dos níveis de lipídios e glicose (gorduras, açúcares / carboidratos).

Etapa 2. Tome a medicação conforme as instruções
Conforme discutido nas seções anteriores, existem muitas causas que levam à cirrose. O tratamento que o médico prescrever também será feito especificamente para o seu caso individual. Esses medicamentos vão tratar a origem da doença (hepatite B, C, cirrose biliar, etc.), além dos sintomas decorrentes da cirrose e da insuficiência hepática aguda.

Etapa 3. Prepare-se para a cirurgia
Seu médico nem sempre o recomenda, mas ele pode pedir que você siga o procedimento se algumas condições ocorrerem como resultado da cirrose. Essas condições incluem:
- As veias varicosas, ou veias dilatadas, podem ser tratadas com ligase (unindo cirurgicamente os vasos sanguíneos).
- Ascite, um acúmulo de fluido abdominal que é tratado por um procedimento de paracentese.
- Insuficiência hepática fulminante, ou seja, rápido desenvolvimento de encefalopatia (ajuste da estrutura / função do cérebro em 8 semanas após a cirrose detectável). Esta condição requer um transplante de fígado.
- O carcinoma hepatocelular é o desenvolvimento do câncer de fígado. Os tratamentos experimentais incluem ablação por radiofrequência, ressecção (cirurgia para remover carcinoma) e transplante de fígado.

Etapa 4. Compreenda seu procedimento de prognóstico
Após o diagnóstico de cirrose, as pessoas geralmente podem viver de 5 a 20 anos com ou sem sintomas. Quando os sintomas e complicações graves aparecem, é comum a morte em 5 anos sem um transplante.
- A síndrome hepatorrenal é uma das complicações graves que podem ocorrer como resultado da cirrose. Esta síndrome é o desenvolvimento de insuficiência renal em pacientes com doença hepática. Os pacientes devem receber tratamento médico para casos de insuficiência renal.
- A síndrome hepatopulmonar, outra complicação séria, é causada pelo alargamento das artérias nos pulmões de pessoas com doença hepática. Essa condição resulta em falta de ar e hipoxemia (baixos níveis de oxigênio no sangue). O paciente deve receber um transplante de fígado.
Pontas
- Não tome nenhum medicamento até que seu médico os prescreva. Cuide do corpo com vitaminas / sucos / frutas.
- Os estágios iniciais da cirrose podem ser tratados abordando a causa raiz, como reduzir o consumo de açúcar por diabéticos, evitar o álcool, tratar a hepatite e mudar a obesidade de volta ao estado de peso normal.






