- Autor Jason Gerald gerald@how-what-advice.com.
- Public 2023-12-16 11:33.
- Última modificação 2025-01-23 12:43.
O papilomavírus humano (HPV) representa mais de 100 tipos diferentes de vírus que podem ser transmitidos por contato sexual (também conhecido como doenças sexualmente transmissíveis / DSTs). O HPV é um dos tipos mais comuns de doenças sexualmente transmissíveis e é transmitido por contato direto com as membranas mucosas da região genital. Na verdade, cerca de 80% das mulheres já tiveram a infecção em algum momento de suas vidas. Vários tipos de vírus causam o aparecimento de verrugas genitais em homens e mulheres. Além disso, também existem vírus que desencadeiam o câncer cervical e outros tipos de câncer menos populares em mulheres, como o câncer de vagina, ânus e vulva. Hoje, o HPV também pode desencadear câncer de garganta em homens e mulheres, você sabe! Dado o enorme potencial de danos, todos precisam aprender a reconhecer os sintomas do HPV para obter informações sobre como tratá-lo ou tratá-lo. Em geral, alguns tipos de HPV podem ser diagnosticados independentemente, mas alguns precisam ser examinados e diagnosticados por um profissional médico!
Etapa
Método 1 de 4: detectando sintomas
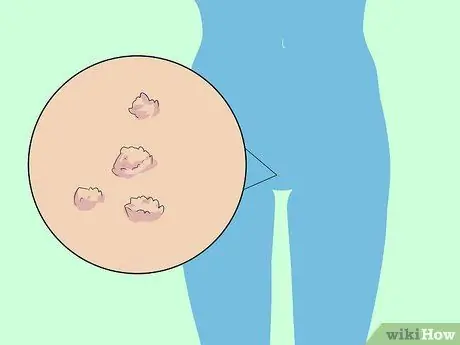
Etapa 1. Identifique a presença ou ausência de verrugas que são um sintoma de HPV de baixo risco
A evidência óbvia que acompanha o HPV de baixo risco são as verrugas genitais. Geralmente, as verrugas genitais têm o formato de pequenas saliências vermelhas, lesões planas ou pequenas saliências na pele. As verrugas genitais também geralmente aparecem em grupos e aparecerão dentro de alguns dias ou semanas após a ocorrência da infecção.
- Nas mulheres, as verrugas genitais são mais comuns na vulva e nos lábios, mas também podem aparecer ao redor do ânus, vagina ou colo do útero.
- A série de vírus HPV de baixo risco também pode desencadear o aparecimento de lesões ao redor do colo do útero, embora em geral não se desenvolvam em células cancerosas.
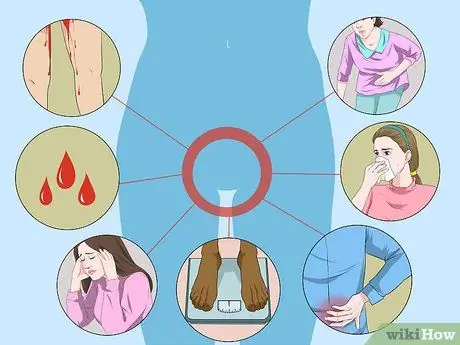
Etapa 2. Aprenda como detectar o HPV de alto risco
O HPV de alto risco raramente é acompanhado por sintomas específicos, a menos que tenha se transformado em câncer avançado. Para evitar isso, você deve fazer um exame pélvico anual no ginecologista para detectar problemas potenciais antes que eles progridam para estágios pré-cancerosos ou mesmo cancerosos. Os sintomas de HPV avançado que têm potencial para se transformar em câncer cervical são:
- Sangramento ou manchas inconsistentes no meio de um período menstrual / após a relação sexual.
- Ciclo menstrual irregular.
- Fadiga.
- Perda de peso ou perda de apetite.
- Dor nas costas, pernas ou pelve.
- Inchaço de uma perna.
- Desconforto na área vaginal.
- Corrimento da vagina com mau cheiro.
Etapa 3. Detectar outros tipos de câncer em potencial
O HPV de alto risco é a categoria viral mais comum que causa câncer cervical, mas costuma estar associado a cânceres na vulva, ânus e região da garganta. Esses tipos de câncer podem ser detectados precocemente por meio de um processo de check-up de rotina. É por isso que você deve começar a se acostumar com exames de saúde regulares com o médico!
- Experimente palpar áreas que estão expostas de fora, como a vulva e o ânus, para verificar se há caroços que podem ser verrugas genitais.
- Se você acha que tem HPV, entre imediatamente em contato com o obstetra ou clínico geral mais próximo e peça que detectem a presença ou ausência de cânceres potenciais associados ao HPV.
Método 2 de 4: Detecção de tipos de HPV
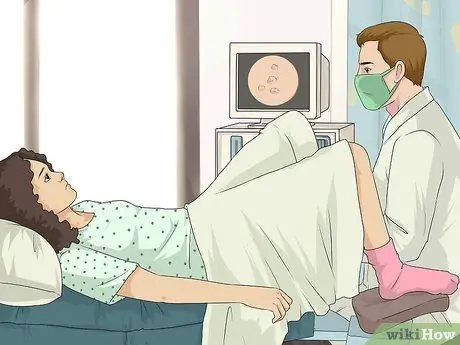
Etapa 1. Faça o teste para determinar o tipo de HPV que você tem em seu corpo
Em geral, o HPV se manifesta em mais de 100 tipos diferentes de vírus. Dos muitos tipos, cerca de 40 deles são transmitidos por contato sexual, enquanto 60 outros vírus podem desencadear o aparecimento de verrugas em áreas como mãos e pés.
- O vírus HPV que não é transmitido sexualmente geralmente entra em seu corpo através do contato pele a pele ou feridas abertas na pele e pode ser representado pelo aparecimento de verrugas ao redor da área infectada.
- O vírus HPV que é transmitido por contato sexual entrará em seu corpo por contato genital direto ou contato pele a genital. Enquanto isso, a infecção por HPV ao redor da boca ou do trato respiratório superior também pode ser causada por sexo oral. Esse tipo de vírus HPV costuma ser representado pelo aparecimento de verrugas, ou mesmo não acompanhado de nenhum sintoma. Por isso, o médico precisa de um exame médico para diagnosticar com mais precisão a existência do vírus HPV, que é transmitido pela relação sexual.
Etapa 2. Considere a possibilidade de contrair HPV por meio de relações sexuais
Geralmente, as cepas de HPV que são transmitidas por contato sexual se enquadram em duas categorias amplas: HPV de alto risco e HPV de baixo risco.
- Cerca de 40 tipos de HPV são transmitidos por meio do contato direto com as membranas mucosas, como as que estão ao redor da área genital. Esses tipos são mais comumente transmitidos por meio de relações sexuais.
- A cepa de HPV de alto risco é transmitida por contato sexual e está mais associada a graves problemas de saúde, como câncer. Estão incluídos nele os HPV 16, 18, 31, 33, 45, 52, 58 e vários outros tipos de vírus. Os tipos mais comuns de HPV que evoluem para câncer cervical são 16 e 18. É por isso que os dois tipos de vírus são os mais comumente testados porque 70% dos cânceres cervicais são causados por ele. O exame médico é obrigatório para aqueles que têm vírus HPV de alto risco.
- As cepas de HPV de baixo risco são HPV 6, 11, 40, 42, 43, 44, 53, 54, 61, 72, 73 e 81. HPV 6 e 11 são as formas mais comuns da categoria de baixo risco de HPV, e o mais comum associado a verrugas genitais. O HPV de baixo risco raramente se transforma em câncer e não faz parte da triagem de rotina dos pacientes.
Etapa 3. Avalie os riscos que você corre
Vários fatores podem aumentar o risco de uma mulher contrair HPV. Por exemplo, os fatores de transmissão do HPV aumentarão em mulheres que têm mais de um parceiro sexual, têm um sistema imunológico baixo devido ao HIV ou outras doenças imunológicas, estão em tratamento de câncer e têm atividade sexual desprotegida.
Lembre-se de que os fatores de risco acima são apenas indicadores que indicam a possibilidade de transmissão. Portanto, você não está necessariamente infectado pelo HPV se tiver um ou mais desses fatores de risco
Método 3 de 4: Fazendo tratamento médico
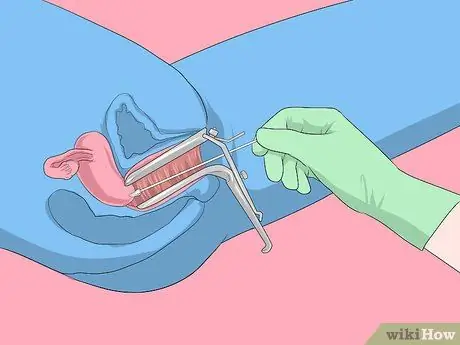
Etapa 1. Execute o procedimento de esfregaço de Papanicolaou
O esfregaço de Papanicolaou é o principal método comumente usado por médicos para identificar alterações pré-cancerosas no colo do útero ou o risco de câncer cervical. Se os resultados forem inconsistentes, seu médico pode pedir que você faça um teste de DNA do HPV para obter um diagnóstico positivo do vírus HPV. Em alguns casos, o médico fará os dois tipos de exames ao mesmo tempo.
Mulheres com menos de 65 anos de idade devem fazer um exame de Papanicolaou a cada três anos, se os resultados anteriores do exame de Papanicolau fossem normais. Caso contrário, seu médico recomendará um horário mais específico para o seu problema

Etapa 2. Realize um teste de HPV além do procedimento de papanicolau
O rastreio do HPV não faz parte do rastreio de rotina da saúde das mulheres. No entanto, muitos médicos farão esses testes além do exame de Papanicolaou, especialmente se o paciente tiver preocupações relevantes. Em geral, o procedimento de amostragem para o teste de HPV não é diferente do exame de Papanicolaou, que envolve a retirada de líquido do interior do colo do útero.
- O rastreamento do HPV geralmente é recomendado apenas para mulheres com mais de 30 anos, portanto, pode não ser recomendado por médicos para pacientes mais jovens.
- O HPV é comum em mulheres jovens e a maioria dos vírus pode ser "curada" por um bom sistema imunológico antes de se desenvolverem em complicações graves. Além disso, o médico também pode pedir que você faça outros exames, como o teste de Papanicolaou, para determinar se há outros problemas que precisam ser diagnosticados posteriormente.
- Nessa fase, foi desenvolvido um novo teste de HPV eficaz para pacientes do sexo feminino. É por isso que as mulheres não podem pedir a seus parceiros do sexo masculino que verifiquem o risco do vírus HPV com o médico.

Etapa 3. Faça um exame médico das verrugas que aparecem
Se você notar verrugas, lesões ou caroços aparecendo ao redor da área genital, chame seu médico imediatamente! Peça ajuda ao seu médico para verificar quaisquer sintomas ou condições suspeitas o mais rápido possível.
- Geralmente, as verrugas genitais curam por conta própria. Embora realmente dependa dos sintomas que você experimenta, muito provavelmente o seu médico pedirá apenas para monitorar a condição das verrugas regularmente, sem a necessidade de tratamento específico.
- Geralmente, os métodos de tratamento recomendados pelos médicos são o uso de pomadas tópicas ou o procedimento de congelamento das verrugas. Experimente perguntar se o procedimento de tratamento você mesmo pode fazer em casa ou se deve ser feito com a ajuda de um profissional médico.
- Se você está atualmente fazendo tratamento para verrugas genitais, tente perguntar ao seu médico: "O que devo fazer para minimizar o risco de infecção nesta área e reduzir o risco de reaparecimento de verrugas no futuro?"

Etapa 4. Faça um check-up médico anual no médico
Neste ponto, compartilhe quaisquer preocupações que você tenha sobre o HPV. Geralmente, o exame de HPV inclui a verificação das condições da vulva, vagina e anal. Se você acha que corre o risco de contrair uma infecção por HPV, transmita a suspeita ao seu médico para que essas áreas possam ser examinadas.
Método 4 de 4: Prevenção de infecção por HPV

Etapa 1. Coloque um preservativo
Se usados corretamente, os preservativos são um anticoncepcional que tem 97% de eficácia no combate à maioria das doenças sexualmente transmissíveis. Portanto, sempre use preservativo antes da penetração vaginal e / ou anal, e também use proteção extra, como proteção dentária, antes de fazer sexo oral. Dicas para usar um preservativo corretamente:
- Certifique-se de que a superfície do preservativo não esteja rasgada ou tenha buracos. Além disso, leia a data de validade. Nunca use um preservativo vencido ou danificado!
- Lentamente, abra a embalagem do preservativo para que a camada de látex não se rasgue.
- Pegue um preservativo e aperte a ponta antes de colocá-lo na base do pênis.
- Ainda apertando a ponta do preservativo com uma das mãos, endireite o preservativo com a ajuda da cabeça do pênis, e use a outra mão para abaixar a superfície do preservativo até a base do pênis.
- Após o uso, amarre a extremidade aberta do preservativo e jogue-o no lixo.
Etapa 2. Vacine-se contra o HPV
Agora, as vacinas para proteger homens e mulheres e a cepa do HPV estão amplamente disponíveis e podem ser acessadas a qualquer momento. Em geral, as mulheres são aconselhadas a se vacinarem com a idade de 11 a 12 anos. No entanto, a vacina contra o HPV ainda pode ser administrada entre as idades de 9 e 26 anos. Enquanto isso, os homens devem vacinar aos 11 ou 12 anos, ou até os 21 anos.
- Recomenda-se que a vacinação contra o HPV seja realizada antes que a mulher se torne sexualmente ativa, mas ainda será benéfica para mulheres jovens que já são sexualmente ativas.
- A vacina contra o HPV é geralmente administrada três vezes ao longo de seis meses.

Etapa 3. Discuta sua história sexual
Antes de fazer sexo com um novo parceiro, tente ter uma discussão honesta e aberta sobre a história sexual anterior do outro. Nesta ocasião, compartilhe todos os testes que você fez recentemente e o número de parceiros sexuais que você teve desde seu último check-up.
- Reserve um tempo para discutir sua história sexual antes de fazer sexo com um novo parceiro.
- Não tenha medo de fazer perguntas específicas como: "Você já teve sintomas que podem estar relacionados ao HPV, como verrugas genitais?" e "Quantos parceiros sexuais você já teve?"
- Respeite a decisão dos outros de manter a privacidade de suas informações pessoais. No entanto, também entenda que você não tem obrigação de fazer sexo com ninguém. Em outras palavras, você pode se recusar a ter relações sexuais com penetração se não tiver recebido as informações necessárias.
Pontas
- A maioria dos homens e mulheres sexualmente ativos terá uma infecção por HPV em algum momento de suas vidas. No entanto, a maioria das formas de infecção desaparece por conta própria antes que os sintomas ou complicações piorem.
- A melhor maneira de evitar o HPV é praticar a abstinência. Em particular, a abstinência é a escolha perfeita para aqueles de vocês que não têm certeza sobre o envolvimento ativo em qualquer forma de relação sexual.
- Na América, cerca de 1% dos adultos sexualmente ativos podem desenvolver verrugas genitais a qualquer momento.
Aviso
- O HPV pode infectar áreas que não são protegidas por preservativos.
- Na verdade, certas populações têm maior risco de desenvolver cânceres causados pelo HPV, como homens gays e bissexuais e pessoas com sistema imunológico enfraquecido (incluindo pessoas com HIV / AIDS).






